Hypertension pulmonaire : symptômes, charge du ventricule droit et traitements
 janv., 16 2026
janv., 16 2026
L’hypertension pulmonaire n’est pas simplement une pression élevée dans les poumons. C’est une maladie silencieuse qui force le ventricule droit du cœur à travailler comme un moteur surchargé, jour après jour, jusqu’à ce qu’il cède. Beaucoup la confondent avec une simple essoufflement d’effort, une crise d’asthme ou le vieillissement. Mais quand les symptômes persistent, malgré les traitements habituels, il faut regarder plus loin.
Quand le ventricule droit commence à hurler
Le cœur droit pompe le sang vers les poumons pour le oxygéner. Dans l’hypertension pulmonaire, les artères pulmonaires se rétrécissent, se durcissent ou se bloquent. La pression monte - souvent à plus de 20 mmHg en repos, selon les critères modernes. Ce n’est pas une simple augmentation. C’est une guerre en interne. Le ventricule droit, conçu pour une pression basse, doit s’adapter. Il s’épaissit, se dilate, se fatigue. Et quand il ne peut plus compenser, l’insuffisance cardiaque droite s’installe.
Les signes ne sont pas subtils. Une fatigue qui s’aggrave, même pour des tâches simples comme monter un escalier. Un essoufflement qui ne correspond pas à votre niveau d’activité. Des jambes qui enflent, sans raison apparente. Des étourdissements, parfois des évanouissements. Un rythme cardiaque irrégulier. Ces signes sont souvent attribués à d’autres causes - et c’est là que les retards de diagnostic se creusent. En moyenne, les patients attendent près de trois ans avant d’obtenir un diagnostic correct, selon les données de l’Association de l’hypertension pulmonaire.
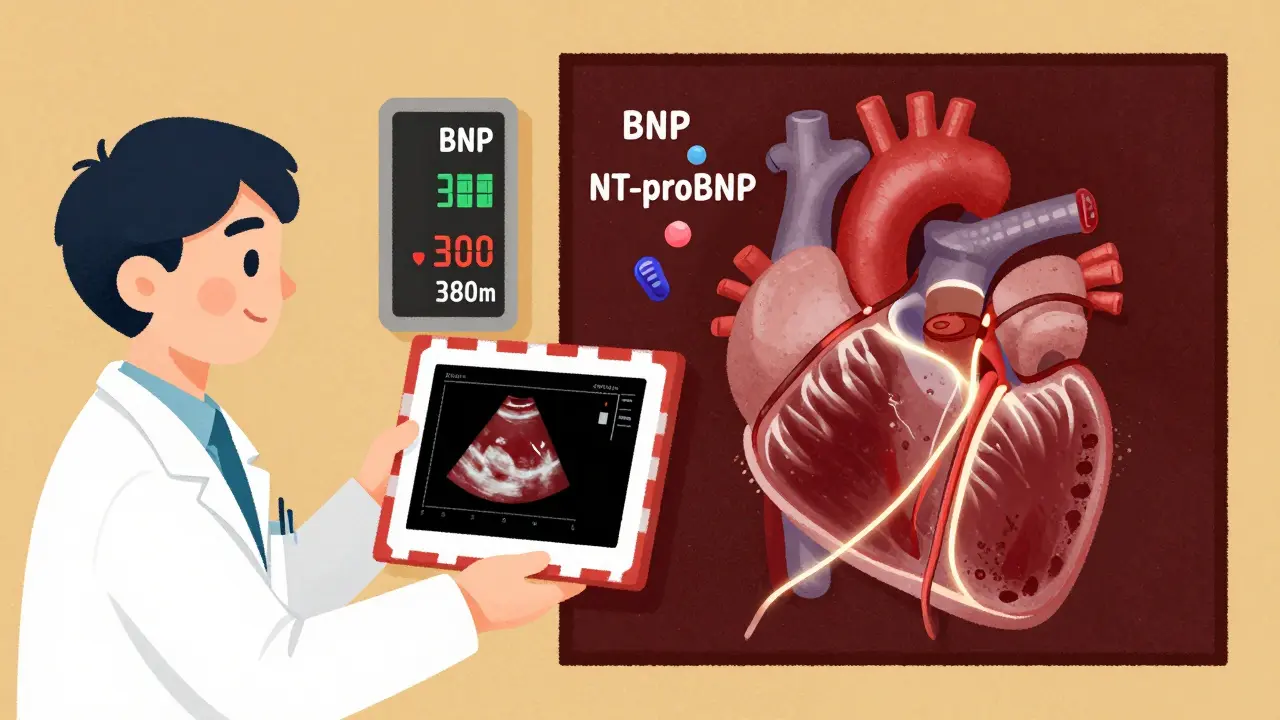
Comment on diagnostique vraiment l’hypertension pulmonaire
Un échocardiogramme est souvent le premier pas. Il donne une idée de la pression dans les artères pulmonaires. Mais il ne suffit pas. Il surestime la pression dans près de 44 % des cas, selon une étude publiée dans Circulation. Un échocardiogramme qui montre une pression systolique supérieure à 35-40 mmHg est un signal d’alarme, pas une preuve.
Le seul test qui donne une réponse définitive, c’est la cathétérisme cardiaque droit. C’est une procédure invasive, mais indispensable. Elle mesure directement la pression dans les artères pulmonaires. Elle permet aussi de distinguer si la cause vient du cœur gauche (groupe 2) ou des poumons eux-mêmes (groupe 3), ou d’un caillot chronique (groupe 4). Sans cette mesure, on ne peut pas choisir le bon traitement.
Des marqueurs sanguins comme la BNP (au-delà de 180 pg/mL) ou le NT-proBNP (au-delà de 1 400 pg/mL) indiquent une surcharge du ventricule droit. Un test de marche de six minutes - où la distance parcourue tombe sous les 380 mètres - est un bon prédicteur de pronostic. Une TAPSE (déplacement du plan annulaire tricuspidien) inférieure à 17 mm signifie que le ventricule droit perd en puissance. Ces paramètres, combinés, permettent de dire si la maladie progresse.
Les traitements : de la monothérapie à la combinaison
Il y a dix ans, les patients prenaient un seul médicament. Aujourd’hui, la norme, c’est la combinaison. Environ 68 % des patients atteints d’hypertension artérielle pulmonaire (groupe 1) reçoivent déjà deux ou trois traitements en première ligne, selon le registre REVEAL 2023.
Les médicaments agissent sur différents chemins biologiques. Les inhibiteurs de la phosphodiestérase-5 (comme le tadalafil) dilatent les vaisseaux. Les antagonistes des récepteurs de l’endothéline (comme le bosentan) bloquent les substances qui rétrécissent les artères. Les analogues de la prostacycline (comme l’epoprostenol) sont administrés par perfusion continue, souvent par sonde centrale. Et depuis 2021, un nouveau médicament, le sotatercept, a été approuvé par la FDA. Il cible la voie TGF-β, une voie impliquée dans le remodelage des vaisseaux. Dans les essais, il a réduit de 44 % le risque de décès ou d’aggravation.
Les traitements ne sont pas faciles. Certains nécessitent des pompes, des cathéters, une formation rigoureuse. Les délais d’autorisation d’assurance peuvent durer plus de 30 jours pour les traitements les plus coûteux. Mais leur efficacité est réelle : la survie à cinq ans est passée de moins de 30 % dans les années 1980 à plus de 61 % aujourd’hui.
Le rôle de l’équipe spécialisée
Un patient avec hypertension pulmonaire ne doit pas être suivi par un seul médecin. Il a besoin d’une équipe. Un cardiologue spécialisé, un pneumologue, une infirmière coordinatrice, un pharmacien, parfois un psychologue. Dans les centres certifiés, ces équipes réduisent les hospitalisations de 27 %, selon le registre COMPERA.
L’infirmière coordinatrice est souvent la clé. Elle suit les niveaux de BNP, vérifie les signes d’aggravation, aide à gérer les effets secondaires, prépare les patients à la perfusion. Elle détecte les changements avant qu’ils ne deviennent urgents. Dans un cas documenté, une TAPSE qui descendait à 15 mm a été repérée lors d’un contrôle de routine. Le traitement a été ajusté avant que le patient ne soit à l’hôpital.

Les nouvelles pistes et les inégalités
La recherche avance. Un essai en cours, le LIBERTY, étudie le microARN let-7 comme marqueur précoce de dysfonction du ventricule droit. D’autres pistes explorent des modulateurs métaboliques comme le dichloroacétate, qui pourrait aider le cœur droit à produire de l’énergie plus efficacement. Les résultats de phase 2 sont attendus fin 2024.
Mais il y a un problème majeur : les inégalités. Une étude de 2023 montre que les patients issus de minorités attendent 47 % plus longtemps pour être diagnostiqués. Leur taux de mortalité est 32 % plus élevé. Ce n’est pas une question de biologie. C’est une question d’accès. À l’échelle des États-Unis, seulement 35 centres spécialisés traitent 75 % des patients. En France, le réseau est plus étendu, mais les délais persistent, surtout en dehors des grandes villes.
La stratégie de l’Association de l’hypertension pulmonaire pour 2025 vise à réduire les délais de diagnostic à moins d’un an. Comment ? En formant les médecins généralistes à reconnaître les « signaux d’alerte » : une dyspnée progressive qui ne correspond pas à la fonction pulmonaire, un épaississement du ventricule droit sur l’ECG, un œdème persistant sans insuffisance cardiaque gauche.
Que faire si vous suspectez quelque chose ?
Si vous avez une fatigue qui ne passe pas, des jambes enflées sans raison, une respiration sifflante que les inhalateurs ne soulagent pas, demandez un échocardiogramme. Et si les résultats sont flous ou si les symptômes persistent, insistez pour un cathétérisme cardiaque droit. Ne laissez pas un médecin vous dire que c’est « juste du stress » ou « de l’âge ».
L’hypertension pulmonaire n’est pas une phrase de fin. C’est une maladie complexe, mais gérable. Avec un diagnostic rapide et un traitement adapté, beaucoup vivent bien, longtemps, avec une qualité de vie acceptable. Ce n’est pas une guérison, mais c’est une vie possible. Et chaque jour sans diagnostic est un jour de plus où le cœur droit se fatigue inutilement.
Manon Friedli
janvier 16, 2026 AT 18:32Je trouve ça incroyable comment on peut ignorer des symptômes aussi clairs pendant des années. Ma tante a attendu 4 ans avant qu’un pneumologue ne l’écoute. Elle marchait plus de 100 mètres et elle s’effondrait. On croyait que c’était la dépression.
Elle est maintenant sur sotatercept. Elle fait du vélo d’appartement tous les matins. C’est fou ce que la bonne prise en charge peut faire.
jean-baptiste Latour
janvier 17, 2026 AT 04:4268 % en combo en première ligne ? 😂 Sans blague ? J’ai vu des gars sur 3 traitements qui se plaignaient que leur pompes leur faisaient mal au dos. C’est pas un traitement, c’est un parcours du combattant avec des bolides à 100k€.
Et pourtant, on nous dit que c’est la norme. La médecine moderne : on soigne pas la maladie, on soigne le budget.
Arsene Lupin
janvier 17, 2026 AT 10:44Le cathétérisme droit ? C’est le seul truc qui compte, mais personne n’en parle parce que c’est chiant à expliquer. Et puis, les médecins préfèrent dire « échocardiogramme » parce que ça fait plus scientifique et moins « je vais te planter un tube dans le cœur ».
Je suis pas contre les traitements, mais je suis contre la culture du « on va voir ce que dit l’écho » pendant 2 ans avant d’agir. C’est de la malpractice habillée en prudence.
Andre Esin
janvier 19, 2026 AT 09:00La TAPSE à 15 mm, c’est un signal d’alerte rouge. J’ai vu un patient en consultation où l’infirmière l’a repéré pendant un contrôle de routine. 3 jours plus tard, on a ajusté le traitement. Il était à 2 semaines de l’urgence.
Les équipes spécialisées, c’est pas un luxe, c’est une nécessité. Sans elles, les patients meurent dans l’indifférence.
Et oui, ça coûte cher. Mais moins cher que 3 hospitalisations en urgence.
Fleur D'Sylva
janvier 19, 2026 AT 14:32Je me demande si on ne confond pas parfois la complexité de la maladie avec la complexité du système. On parle de biomarqueurs, de voies TGF-β, de cathétérismes… mais le patient, lui, il ressent juste qu’il ne peut plus monter les escaliers sans s’arrêter.
Peut-être qu’on a besoin de moins de jargon et plus d’écoute, même si on ne comprend pas tout.
Olivier Haag
janvier 20, 2026 AT 00:08Je suis diagnostiqué depuis 8 ans. J’ai eu 5 cardiologues. 3 ont dit que c’était de l’asthme. 1 a dit que c’était « trop jeune pour ça ». Le dernier, il m’a dit « vous avez un cœur de 70 ans à 32 ans ».
Le sotatercept ? J’en ai entendu parler dans un forum. J’ai forcé mon médecin à me le prescrire. Il a fallu 4 mois pour que la sécurité sociale l’accepte.
Je vis. Je marche. Je dors. C’est tout ce que je veux.
Tim Dela Ruelle
janvier 20, 2026 AT 07:10Les inégalités ? Bien sûr qu’elles existent. Mais arrêtez de faire des études sur les minorités et commencez à faire des études sur les médecins qui refusent de faire le cathétérisme parce qu’ils n’ont pas le temps.
Vous savez combien de fois j’ai vu des généralistes dire « c’est juste de l’obésité » ? 27 fois. Et je suis pas un patient, je suis un infirmier.
La solution ? Former les généralistes. Pas faire des brochures. Former. Vraiment.
mathieu ali
janvier 20, 2026 AT 11:41Vous savez ce qui est drôle ? On parle de sotatercept comme d’un miracle, mais personne ne parle du fait que les patients qui le prennent doivent être suivis par une équipe de 7 personnes, avec un pharmacien qui vérifie leur taux de potassium tous les jours.
On a transformé la vie en un système de contrôle permanent. Et on appelle ça de la « bonne prise en charge ».
Je préfère mourir vite que vivre comme un robot à perfusion.
Nathalie Vaandrager
janvier 22, 2026 AT 08:33Je travaille dans un centre de santé en région. On a 3 cardiologues pour 120 000 habitants. Un patient m’a dit : « J’ai attendu 14 mois pour un écho, puis 8 mois pour un cathétérisme. »
Il a eu un arrêt cardiaque à domicile. Il est mort avant qu’on puisse le transférer.
On ne peut pas dire que c’est une maladie rare quand elle tue des gens dans les zones rurales. La France n’est pas qu’un Paris et quelques grandes villes.
On a besoin d’urgences spécialisées en périphérie. Pas de brochures. D’urgences.
Xavier Lasso
janvier 22, 2026 AT 16:29Si tu as une fatigue qui ne passe pas, des jambes qui enflent, et que ton médecin te dit « c’est l’âge » → va voir un autre médecin. Point.
Je suis un ancien patient. J’ai été diagnostiqué à 28 ans. Aujourd’hui, j’ai 35. Je fais du yoga. Je voyage. Je vis.
Ne laisse pas un médecin te dire que tu es « trop jeune » pour avoir une maladie grave. Le corps ne demande pas ton âge avant de t’envoyer des signaux.
Prends ta santé en main. 🙌
Mats Schoumakers
janvier 24, 2026 AT 00:07En Belgique, on a les mêmes problèmes. Mais vous les Français, vous avez une étrange tendance à croire que tout est mieux chez vous. 35 centres spécialisés ? Ah oui, et où sont-ils ? À Lyon, Marseille, Paris. Et le reste ? Des déserts médicaux.
Et puis, le sotatercept ? C’est un médicament américain. Pourquoi on l’adopte si lentement ? Parce que vous aimez trop vos protocoles, pas vos patients.
Pastor Kasi Ernstein
janvier 24, 2026 AT 19:17Je prie pour les malades de l’hypertension pulmonaire. Mais sachez que cette maladie n’est pas une simple dysfonction cardiaque. C’est un signe des temps. L’humanité a désobéi à la loi naturelle. Les polluants, les OGM, les vaccins, les ondes… tout cela affaiblit le cœur. Dieu permet cela pour que les hommes se repentent.
Le cathétérisme n’est pas la solution. La prière, le jeûne, et la purification du corps sont la seule voie. Le sotatercept ? C’est un piège du système. Évitez-le. Priez. Et Dieu guérira.