Insuline et Bêta-Blockeurs : Comprendre le Risque d'Hypoglycémie Inaperçue
 mai, 9 2026
mai, 9 2026
Évaluateur de Risque : Insuline et Bêta-Blockeurs
RÉSULTAT DE L'ANALYSE
Sélectionnez vos options ci-dessous et cliquez sur "Analyser" pour voir votre évaluation personnalisée.
Simulation des Signaux d'Alarme
Visualisez comment les symptômes changent selon votre médication. Cochez le médicament pour voir l'effet sur vos signaux biologiques.
- Tremblements
- Palpitations cardiaques
- Anxiété soudaine
- Bouche sèche
- Transpiration / Sueur froide
- Confusion mentale
- Troubles de la vision
Vous prenez de l'insuline, un traitement essentiel pour contrôler votre diabète. Vous prenez aussi des bêta-blockeurs, souvent prescrits pour protéger votre cœur ou baisser votre tension. Sur le papier, c'est une combinaison logique. En réalité, ce duo crée un piège silencieux et potentiellement mortel. Le problème n'est pas seulement que votre taux de sucre baisse ; c'est que vous ne le sentez plus arriver à temps. C'est ce qu'on appelle l'hypoglycémie inaperçue, un état où les signaux d'alarme habituels disparaissent avant que vous ne perdiez connaissance.
Ce phénomène touche environ 40 % des personnes atteintes de diabète de type 1 et moins fréquemment celles avec un diabète de type 2. Selon les données cliniques récentes, cette interaction médicamenteuse augmente considérablement le risque de complications graves. Si vous êtes dans cette situation, comprendre la mécanique exacte du danger est votre première ligne de défense.
Le Piège Physiologique : Pourquoi Vos Signaux Disparaissent
Lorsque votre glycémie chute, votre corps entre en mode survie. Normalement, il libère de l'adrénaline et de la noradrénaline. Ces hormones déclenchent des symptômes très reconnaissables : tremblements, palpitations cardiaques (tachycardie), anxiété soudaine et bouche sèche. Ce sont vos "feux rouges" biologiques qui vous poussent à manger quelque chose de sucré immédiatement.
Les bêta-blockeurs fonctionnent en bloquant spécifiquement ces récepteurs adrénergiques. Ils ralentissent le cœur et calment le système nerveux sympathique. Le résultat ? Ils étouffent littéralement les symptômes de tremblement et de palpitations. Une étude fondamentale publiée dans Clinical Diabetes par White en 2007 a confirmé que les bêta-blockeurs non cardio-sélectifs peuvent supprimer pratiquement tous les symptômes médiés par l'adrénaline. Vous pouvez avoir un taux de sucre dangereusement bas sans ressentir la moindre secousse physique.
Cependant, il existe une nuance cruciale que beaucoup ignorent. La transpiration pendant une hypoglycémie n'est pas contrôlée par l'adrénaline, mais par l'acétylcholine agissant sur les récepteurs nicotiniques. Comme l'expliquent Herrington et Nuzum dans leur analyse de 2015, les bêta-blockeurs n'inhibent pas la transpiration. Cela signifie que la sueur froide reste souvent le seul signe d'alerte fiable lorsque vous prenez ces médicaments. Apprendre à reconnaître ce signal unique peut sauver votre vie.
Sélection du Médicament : Tous les Bêta-Blockeurs Ne Se Ressemblent Pas
Tous les bêta-blockeurs n'ont pas le même impact sur votre glycémie. Il est vital de distinguer deux catégories principales :
- Bêta-blockeurs non sélectifs : Ils bloquent à la fois les récepteurs bêta-1 (cœur) et bêta-2 (foie et muscles). Cette double action empêche non seulement la perception des symptômes, mais aussi la capacité naturelle du foie à libérer du glucose stocké (glycogenolyse) pour corriger la baisse de sucre. C'est le scénario le plus dangereux.
- Bêta-blockeurs cardio-sélectifs : Ils ciblent principalement les récepteurs du cœur. Ils altèrent moins la perception de l'hypoglycémie et interfèrent moins avec la production hépatique de glucose.
Une recherche menée par Dungan et publiée dans le Journal of Diabetes and Its Complications en 2019 met en lumière une différence frappante. L'étude montre que l'utilisation de bêta-blockeurs sélectifs est associée à un risque accru d'hypoglycémie chez les patients hospitalisés, mais le carvedilol se distingue positivement. Comparé aux autres agents, le carvedilol présente un profil de risque inférieur (rapport de cotes de 1,21 contre 1,87 pour les sélectifs classiques). Les lignes directrices de l'American College of Cardiology de 2022 notent même une réduction de 17 % des événements d'hypoglycémie sévère avec le carvedilol par rapport au métoprolol chez les patients diabétiques.
| Type de Bêta-Blockeur | Sélectivité | Impact sur la Perception | Risque d'Hypoglycémie Sévère |
|---|---|---|---|
| Non sélectifs (ex: Propranolol) | Bêta-1 et Bêta-2 | Élevé (masque presque tout) | Très Élevé |
| Sélectifs (ex: Métoprolol, Aténolol) | Principalement Bêta-1 | Moyen | Modéré à Élevé |
| Carvedilol | Alpha/Bêta mixte | Faible à Moyen | Plus Faible (Référence) |
La Double Menace : Symptômes Masqués et Récupération Entravée
Le danger ne vient pas uniquement du fait que vous ne sentez pas l'hypoglycémie arriver. Les bêta-blockeurs créent un second problème physiologique majeur : ils empêchent votre corps de se sortir naturellement de la crise. Carnovale a démontré en 2021 que le blocage des récepteurs bêta-2 inhibe directement la production de glucose par le foie et la fonction pancréatique. Sans cette réponse compensatoire, votre taux de sucre continue de chuter plus profondément et plus longtemps.
Cette "tempête parfaite" explique pourquoi les décès liés à l'hypoglycémie sont plus fréquents. Les recherches indiquent que l'hypoglycémie associée à l'utilisation de bêta-blockeurs sélectifs augmente le risque de mortalité hospitalière de 3,2 fois. En revanche, ce lien n'était pas observé avec le carvedilol, soulignant encore une fois son avantage stratégique dans la gestion du diabète complexe.
Outils de Surveillance : La Technologie Comme Bouclier
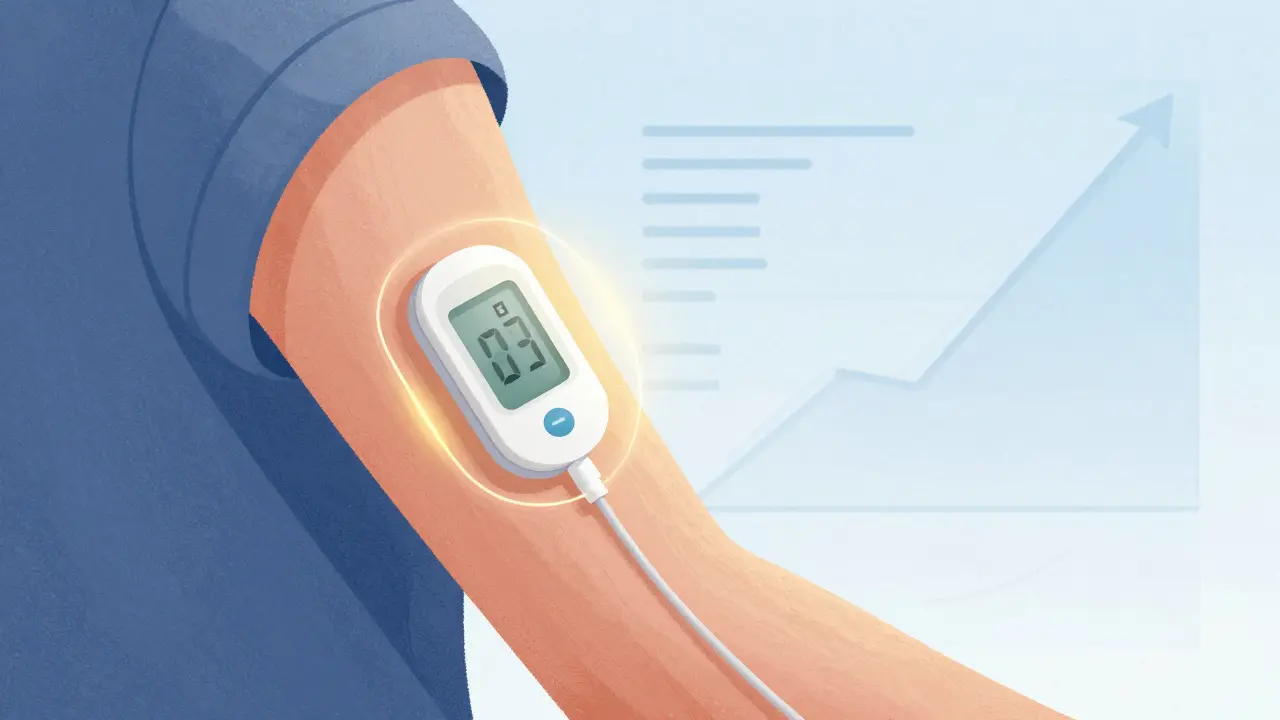
Puisque votre corps ne vous prévient plus correctement, vous devez externaliser cette surveillance. La technologie joue aujourd'hui un rôle central dans la mitigation de ce risque. L'adoption des moniteurs de glucose en continu (MGC) a explosé, augmentant de 300 % chez les patients diabétiques sous bêta-blockeurs depuis 2018, selon le registre T1D Exchange.
Ces dispositifs ne se contentent pas d'afficher un chiffre ; ils alertent activement. Pour les patients sous bêta-blockeurs, configurer des alarmes proactives est non négociable. Au lieu d'attendre un symptôme physique qui pourrait ne jamais venir, vous recevez une notification sonore ou vibrante lorsque votre glycémie descend sous le seuil critique (généralement 70 mg/dL ou 3,9 mmol/L). Les données montrent que cette approche réduit les épisodes d'hypoglycémie sévère de 42 % dans cette population à haut risque.
En milieu hospitalier, les recommandations sont strictes. Les directives de l'American Diabetes Association (2023) exigent des vérifications de la glycémie toutes les 2 à 4 heures pour les patients diabétiques sous insuline et bêta-blockeurs. À domicile, si vous ne disposez pas d'un MGC, la fréquence des tests doit être significativement accrue, surtout après l'exercice physique ou les repas légers.
Stratégies Pratiques pour Sécuriser Votre Traitement
Gérer cette interaction nécessite une approche proactive et structurée. Voici les étapes concrètes pour minimiser les risques :
- Auditez vos médicaments : Discutez avec votre cardiologue et votre diabétologue. Si vous prenez un bêta-blockeur non sélectif comme le propranolol, explorez la possibilité de passer à un agent cardio-sélectif ou au carvedilol, surtout si vous avez déjà eu des épisodes d'hypoglycémie inaperçue.
- Éduquez-vous sur la sueur : Considérez la transpiration inhabituelle comme votre nouveau signal d'alarme principal. Si vous transpirez sans effort physique ni chaleur ambiante, testez votre glycémie immédiatement.
- Optimisez votre technologie : Si possible, utilisez un moniteur de glucose en continu. Réglez vos alarmes légèrement plus tôt que la normale pour vous donner une marge de manœuvre supplémentaire.
- Surveillez la période critique : Soyez particulièrement vigilant lors des changements de traitement ou des premiers jours suivant l'hospitalisation, où 68 % des événements liés aux bêta-blockeurs se produisent selon les études de Dungan.
- Ne jamais arrêter brusquement : Les bêta-blockeurs offrent une protection cardiaque vitale, réduisant la mortalité post-infarctus de 25 %. Le risque cardiovasculaire est souvent supérieur au risque glycémique. L'objectif est de gérer l'interaction, pas de supprimer un médicament cardioprotecteur sans avis médical.
La médecine personnalisée progresse rapidement. Des essais cliniques récents, comme l'étude DIAMOND (2023), explorent les marqueurs génétiques qui pourraient prédire qui sera le plus sensible à ces effets secondaires. En attendant que ces outils soient largement disponibles, la vigilance clinique et l'adaptation technologique restent vos meilleurs alliés.
Quels sont les symptômes d'hypoglycémie qui persistent malgré les bêta-blockeurs ?
Les symptômes médiés par l'adrénaline comme les tremblements et les palpitations sont généralement masqués. Cependant, la transpiration (sueur froide) persiste car elle est contrôlée par l'acétylcholine et non par les récepteurs bêta-adrenergiques. La confusion mentale et les troubles de la vision (neuroglycopenie) apparaissent également, mais tardivement, quand la glycémie est déjà très basse.
Dois-je arrêter de prendre mes bêta-blockeurs si je suis diabétique ?
Non, ne jamais arrêter sans avis médical. Les bêta-blockeurs sauvent des vies en protégeant le cœur, notamment après un infarctus. Le bénéfice cardiovasculaire dépasse souvent le risque glycémique. La solution consiste à choisir le bon type de bêta-blockeur (comme le carvedilol) et à renforcer la surveillance de la glycémie plutôt qu'à interrompre le traitement cardiaque.
Quel bêta-blockeur est le plus sûr pour un patient diabétique sous insuline ?
Le carvedilol est actuellement considéré comme ayant le meilleur profil de sécurité concernant l'hypoglycémie. Les études montrent qu'il présente un risque d'hypoglycémie sévère inférieur aux bêta-blockeurs sélectifs traditionnels comme le métoprolol. Les bêta-blockeurs non sélectifs comme le propranolol sont les plus à éviter en raison de leur fort masquage des symptômes et de leur impact sur la production de glucose hépatique.
Comment les moniteurs de glucose en continu (MGC) aident-ils face à l'hypoglycémie inaperçue ?
Les MGC fournissent une surveillance en temps réel et des alertes proactives. Puisque le patient ne ressent plus les signes physiques précurseurs, l'appareil agit comme un substitut sensoriel. Il prévient l'utilisateur avant que la glycémie ne devienne dangereusement basse, permettant une intervention rapide. L'utilisation de ces dispositifs réduit les événements sévères de 42 % chez les patients sous bêta-blockeurs.
Quelle est la fréquence recommandée de mesure de la glycémie avec cette association ?
En milieu hospitalier, les guidelines recommandent des mesures toutes les 2 à 4 heures. À domicile, la fréquence dépend de la stabilité du traitement, mais une surveillance plus stricte est nécessaire, notamment autour des repas et des exercices physiques. L'utilisation d'un MGC permet une surveillance quasi-continue, ce qui est idéal pour cette population à haut risque.