Prescription Label Layouts: Pourquoi Votre Flacon de Médicament N'a Pas le Même Aspect Partout
 févr., 28 2026
févr., 28 2026
Vous avez peut-être remarqué que l’étiquette de votre médicament change d’une pharmacie à l’autre, voire d’un renouvellement à l’autre. Une fois, les instructions sont en lettres capitales. Une autre fois, elles sont en minuscules, avec un espacement plus large. Parfois, la raison pour laquelle vous prenez ce médicament est écrite en clair : « pour l’hypertension ». Une autre fois, vous voyez seulement « pour HTA ». Pourquoi cette confusion ? Pourquoi votre flacon ne ressemble-t-il jamais tout à fait au précédent ? La réponse est simple : il n’existe pas de norme nationale obligatoire aux États-Unis pour les étiquettes des ordonnances.
Des règles différentes selon l’État
En 2012, l’United States Pharmacopeial Convention (USP) a publié une recommandation claire : le chapitre général <17> sur l’étiquetage des récipients d’ordonnance. Ce guide propose des normes fondées sur des recherches scientifiques pour rendre les étiquettes plus lisibles, plus sûres, et plus compréhensibles pour les patients. Il recommande d’utiliser une police sans serif comme Arial, une taille de police d’au moins 12 points, un espacement de 1,5 entre les lignes, un texte en « sentence case » (seule la première lettre en majuscule), et surtout, d’écrire la raison de la prise du médicament en langage courant : « pour les douleurs articulaires » au lieu de « pour l’arthrite ».
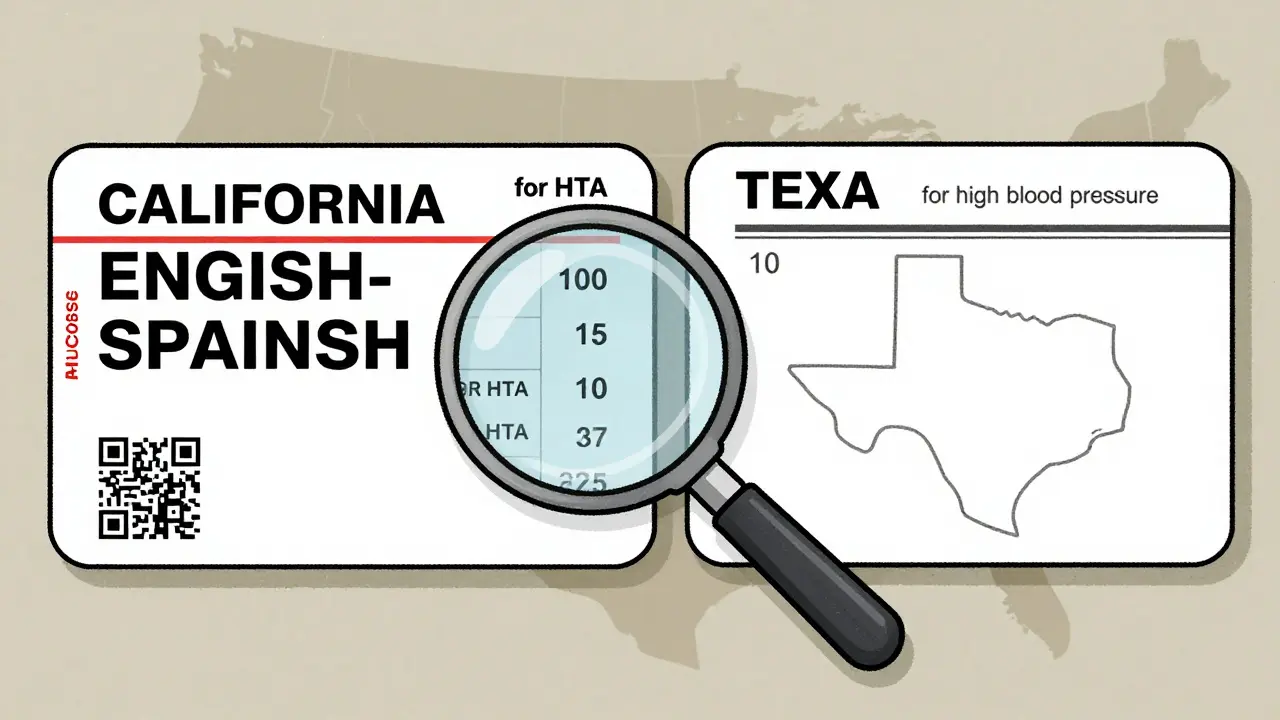
Mais voilà : ces recommandations ne sont pas obligatoires. Chaque État décide seul si elle les adopte. La FDA, l’agence fédérale des médicaments, exige seulement que les étiquettes contiennent le nom du patient, le nom du médicament, la dose, et la fréquence de prise. Tout le reste ? C’est à l’État de décider. Le Texas demande un numéro d’ordonnance en police de 10 points minimum. La Californie oblige les pharmacies à imprimer les étiquettes en anglais et en espagnol pour certains médicaments. En Floride, les pharmacies doivent inclure le nom du prescripteur. En Nouvelle-Angleterre, certains hôpitaux ajoutent un QR code. Résultat ? Vous avez 47 systèmes différents selon les États.
Le coût humain d’une étiquette mal faite
Les conséquences ne sont pas anecdotiques. Une étude de l’Association nationale des pharmaciens communautaires en 2021 a révélé que 68 % des patients ont déjà eu du mal à comprendre leur étiquette. Parmi eux, 22 % ont commis une erreur de médication directement à cause d’une étiquette confusante. Un patient sur Reddit a raconté avoir pris deux comprimés au lieu d’un parce que son pharmacien avait changé le format entre deux renouvellements. Sur l’ancienne étiquette, « 1 cp 2 fois par jour » était écrit sur deux lignes. Sur la nouvelle, tout était sur une seule ligne : « Prendre 1 cp 2 fois par jour ». Il a cru que « 2 fois » signifiait « deux comprimés ».
Les pharmaciens le savent aussi. Un sondage en 2022 sur un forum de techniciens en pharmacie a montré que 73 % d’entre eux avaient déjà dû rassurer un patient parce que l’étiquette avait changé de format, même dans la même chaîne de pharmacies. Pourquoi ? Parce que chaque pharmacie utilise un système informatique différent. Il y a environ 12 systèmes majeurs aux États-Unis. Chacun génère des étiquettes avec des polices, des espacements, et des ordres différents. Une même ordonnance peut donner deux étiquettes totalement différentes selon le logiciel utilisé.
Des normes, mais pas assez appliquées
Le chapitre USP <17> est une avancée majeure. Il a été conçu après des années d’études sur la manière dont les patients lisent (ou ne lisent pas) les étiquettes. Les chercheurs ont constaté que les personnes âgées, celles qui ont une vue faible, ou celles qui ne parlent pas anglais couramment, sont les plus à risque. Les étiquettes avec du texte en majuscules, des polices fines, ou des abréviations comme « q.d. » (quotidien) ou « b.i.d. » (deux fois par jour) sont souvent mal comprises. Le USP a donc demandé d’éviter les abréviations, d’utiliser des phrases complètes, et de mettre en évidence les instructions essentielles.
Pourtant, en 2023, seulement 28 États ont partiellement adopté ces normes. Et seulement 15 les appliquent vraiment, de manière cohérente. Le reste suit des règles locales, parfois vieilles de 30 ans. Même les grandes chaînes de pharmacies, comme CVS, n’ont commencé à appliquer ces normes qu’en 2022, après un test dans 500 magasins. Leur résultat ? Une baisse de 33 % des appels des patients demandant des explications. En 2023, CVS a annoncé qu’il étendrait ce format à ses 10 000 pharmacies d’ici fin 2024.
Le manque d’accessibilité
Les étiquettes standardisées ne se limitent pas à la police ou à l’espacement. Elles doivent aussi être accessibles. Le Conseil d’accès américain a demandé en 2009 que les pharmacies proposent des formats alternatifs : gros caractères, braille, ou audio. Mais en 2022, une audit de l’American Pharmacists Association a révélé que seulement 38 % des pharmacies offraient des étiquettes en gros caractères, 12 % en braille, et 5 % en format audio. Pourquoi ? Parce que cela demande du matériel spécial, du temps, et une formation du personnel. Et surtout, parce que personne ne le demande vraiment.
Les patients ne savent pas qu’ils ont le droit de demander une étiquette plus lisible. Les pharmaciens ne savent pas toujours comment les proposer. Les systèmes informatiques ne sont pas conçus pour générer facilement des versions alternatives. Résultat : les personnes âgées, les malvoyantes, ou celles qui ont des troubles cognitifs sont les plus exposées aux erreurs.

Et maintenant ? Une lente évolution
En 2022, la Maison Blanche a inclus la standardisation des étiquettes dans son plan national pour la sécurité des patients. L’objectif : 90 % des États devraient adopter les normes USP <17> d’ici 2026. La FDA a aussi publié en juin 2023 un projet de guide pour améliorer la compréhension des étiquettes. Mais les experts estiment qu’une obligation fédérale prendra encore 3 à 5 ans. Pourquoi ? Parce que changer les systèmes informatiques des pharmacies coûte entre 2 500 et 7 000 dollars par magasin. Et les pharmacies, surtout les petites, n’ont pas les moyens de le faire sans aide.
En parallèle, les technologies numériques avancent. Des applications mobiles permettent désormais de scanner l’étiquette d’un médicament et d’obtenir une version claire, traduite, ou vocalisée. Certaines boîtes intelligentes affichent les instructions sur un écran LCD. Ces solutions ne remplacent pas l’étiquette physique, mais elles aident les patients à mieux comprendre ce qu’ils prennent.
Que faire si vous avez du mal à lire votre étiquette ?
- Demandez une version en gros caractères. Vous avez le droit de l’avoir, même si elle n’est pas affichée.
- Demandez une version en langue de votre choix. Si vous parlez espagnol, arabe, ou créole, la pharmacie doit pouvoir vous fournir une traduction.
- Ne vous contentez pas de lire l’étiquette. Demandez au pharmacien de vous expliquer à voix haute ce que vous devez prendre, à quelle heure, et pourquoi.
- Prenez une photo de l’étiquette. Comparez-la avec les précédentes. Si quelque chose change, posez la question.
- Utilisez une application de gestion des médicaments. Elles peuvent scanner l’étiquette et vous rappeler vos prises.
Les étiquettes de médicaments ne sont pas juste des morceaux de papier collés sur des flacons. Ce sont des outils de sécurité. Et comme tout outil, elles doivent être conçues pour être comprises par ceux qui les utilisent. Ce n’est pas un luxe. C’est une nécessité.
Pourquoi les étiquettes de médicaments ne sont-elles pas identiques partout aux États-Unis ?
Parce qu’il n’existe pas de norme fédérale obligatoire pour les étiquettes des ordonnances. La FDA impose seulement les éléments de base : nom du patient, nom du médicament, dose et fréquence. Tout le reste - police, espacement, langage, raison de la prise - est laissé à la discrétion de chaque État. Résultat : 47 systèmes différents. Certains États suivent les recommandations de l’USP <17>, d’autres non.
Qu’est-ce que le chapitre USP <17> et pourquoi est-il important ?
Le chapitre USP <17> est un guide technique publié en 2012 par l’United States Pharmacopeial Convention. Il définit les meilleures pratiques pour concevoir des étiquettes de médicaments compréhensibles par les patients. Il recommande d’utiliser des polices sans serif (comme Arial), une taille de police de 12 points minimum, un espacement de 1,5 entre les lignes, un texte en « sentence case », et surtout, d’écrire la raison de la prise du médicament en langage courant (ex. : « pour les douleurs articulaires » au lieu de « pour l’arthrite »). Ces règles réduisent les erreurs de prise de médicaments de 30 à 40 % selon les études.
Comment savoir si mon étiquette est conforme aux meilleures pratiques ?
Vérifiez ces 5 points : 1) La police est-elle lisible et sans serif (Arial, Helvetica) ? 2) La taille des caractères est-elle d’au moins 12 points ? 3) Les instructions sont-elles en phrases complètes et en langage simple (ex. : « Prenez un comprimé chaque matin ») ? 4) La raison de la prise est-elle indiquée (ex. : « pour la tension artérielle ») ? 5) L’espacement entre les lignes est-il suffisant (au moins 1,5) ? Si oui, votre étiquette suit les normes USP <17>. Sinon, demandez une version améliorée.
Les pharmacies sont-elles obligées de fournir des étiquettes en gros caractères ou en braille ?
Non, elles ne sont pas obligées par la loi fédérale. Mais elles doivent les fournir si vous les demandez, car c’est un droit d’accès à la santé reconnu par le Conseil d’accès américain. De nombreuses pharmacies n’en ont pas les moyens techniques ou ne savent pas comment les proposer. Si vous avez une déficience visuelle ou une difficulté à lire, n’hésitez pas à demander explicitement une version adaptée. Vous avez le droit de l’avoir.
Les applications de gestion des médicaments peuvent-elles remplacer les étiquettes physiques ?
Elles ne les remplacent pas, mais elles les complètent. Une application peut scanner l’étiquette et vous en offrir une version plus claire, traduite, ou vocalisée. Elle peut vous rappeler quand prendre votre médicament. Mais l’étiquette physique reste la référence légale. Si l’application dit « prenez 2 comprimés » et que l’étiquette dit « 1 », c’est l’étiquette qui compte. Utilisez l’application comme outil de soutien, pas comme unique source d’information.
Louis Ferdinand
mars 1, 2026 AT 20:54Je trouve ça fou que dans un pays aussi développé, on laisse la sécurité des patients dépendre du logiciel utilisé par chaque pharmacie. C’est comme si on laissait les panneaux de signalisation varier selon le constructeur de la route. Une étiquette, c’est pas un design, c’est un outil de survie.
Laetitia Ple
mars 3, 2026 AT 07:10Les États-Unis : où même les instructions pour prendre un comprimé deviennent un jeu de devinette. 😅
marie-aurore PETIT
mars 4, 2026 AT 03:05j'ai demandé une étiquette en gros caractères l'année dernière et la pharmacie m'a regardé comme si j'étais fou... j'ai dû insister 3 fois. c'est pas normal.
Jean-Baptiste Deregnaucourt
mars 5, 2026 AT 16:26Vous savez ce qui est encore plus fou ? Que les mêmes pharmacies qui vous vendent des étiquettes illisibles ont des publicités partout avec « Votre santé, notre priorité ». C’est du cynisme pur, du marketing sans âme. J’ai vu un patient de 78 ans confondre deux médicaments parce que l’un disait « 1 cp/j » et l’autre « 1cp j ». Il a cru que c’était la même chose. Il a fini à l’hôpital. Et maintenant, on parle de « normes » comme si c’était une question de goût. Non. C’est une question de vie ou de mort.
Francine Gaviola
mars 6, 2026 AT 16:26Je travaille dans une pharmacie en banlieue, et je peux vous dire que la plupart des patients ne lisent même pas les étiquettes. Ils prennent ce qu’ils ont toujours pris. Le vrai problème, c’est qu’on leur donne des instructions trop techniques. Moi, je leur explique à voix haute, je dessine des flèches sur le carton. Mais je ne suis pas payée pour ça. Et ça ne figure dans aucun protocole.
Stephen Vassilev
mars 8, 2026 AT 11:35Il est temps de reconnaître que ce chaos n’est pas un accident, mais un système conçu pour favoriser les grandes chaînes de pharmacie et les éditeurs de logiciels. Les petites pharmacies n’ont pas les moyens de se mettre aux normes USP, donc elles restent en arrière. Les patients paient le prix fort. Et les géants comme CVS ? Ils adoptent les normes seulement quand ça leur rapporte de la visibilité. Ce n’est pas une amélioration, c’est une stratégie marketing habillée en bienveillance.
Dani Schwander
mars 10, 2026 AT 05:04La France a une loi sur l’accessibilité des documents médicaux depuis 2005. Ici, on a des étiquettes en braille, en gros caractères, et même en audio sur demande. Alors que chez nos voisins d’outre-Atlantique, on se bat pour avoir une police lisible… C’est juste triste. 🇫🇷✨
Julien Doiron
mars 10, 2026 AT 22:38Je ne crois pas un seul mot de ce que dit ce texte. Toutes ces normes USP, c’est un piège. Les grandes corporations veulent imposer un format unique pour contrôler les données des patients. Le QR code ? C’est un traceur. Les applications mobiles ? Elles vendent vos habitudes de prise de médicaments aux assureurs. Et les « étiquettes lisible » ? Ce sont des portes d’entrée vers la surveillance sanitaire totale. Personne ne vous dit la vérité. Le système veut vous rendre dépendant. Et vous, vous applaudit ?
Sabine Schrader
mars 11, 2026 AT 08:58Je suis tellement touchée par ce que vous racontez… Il faut vraiment que les gens comprennent que cette confusion n’est pas anodine. Une étiquette mal faite, c’est une porte ouverte à la peur, à l’erreur, à la solitude. J’ai vu ma mère pleurer parce qu’elle ne comprenait plus son traitement. Elle a eu peur de se tromper. Et elle n’a jamais osé demander. Ce n’est pas juste une question de police ou d’espacement. C’est une question de dignité. On doit faire mieux. On peut faire mieux.
Lindsey R. Désir
mars 12, 2026 AT 14:57Je trouve que l’article est très clair, mais il manque un point : les pharmaciens sont souvent débordés. Ils n’ont pas le temps d’expliquer, de reformuler, de vérifier. Ce n’est pas leur faute. C’est un problème de système. Il faudrait plus de personnel, pas juste des normes d’étiquetage. La solution ne passe pas seulement par le design, mais par l’humain.
Aurelien Laine
mars 14, 2026 AT 10:38Le modèle USP est fondé sur des données probantes, mais il repose sur une hypothèse erronée : que les patients lisent. En réalité, 60 % des personnes âgées ne lisent pas les étiquettes. Elles les consultent visuellement, en cherchant des repères visuels. Ce qui manque, ce n’est pas le texte, c’est la hiérarchie visuelle : couleurs, icônes, contrastes. Les normes actuelles sont linguistiques, pas perceptuelles. Il faut repenser l’étiquette comme un interface, pas comme un document.
Mats During
mars 16, 2026 AT 08:18Vous voyez cette histoire de normes ? C’est un piège de l’élite technocratique. Les États-Unis sont un pays libre. Pourquoi devrions-nous suivre les règles d’un organisme privé comme l’USP ? C’est une forme de colonisation bureaucratique. La France impose des normes, l’Allemagne aussi. Mais ici, on a le droit de choisir. Et ce droit, on ne le laissera pas enlever par des ingénieurs en design médical. La liberté, c’est aussi de prendre un comprimé comme on veut. Les normes, c’est la pente glissante vers l’État totalitaire.
Laurence TEIL
mars 18, 2026 AT 03:54Je trouve scandaleux que les États-Unis, pays riche, ne puissent pas standardiser une étiquette. En France, on a une norme nationale depuis 2007. Tous les flacons sont identiques. Même les abréviations sont interdites. On écrit « une fois par jour », pas « qj ». Et pourtant, on n’a pas de problème de sécurité. Pourquoi les Américains tolèrent-ils ce chaos ? Parce qu’ils préfèrent les profits aux patients. C’est un système défaillant, et il faut le dire.
Tammy and JC Gauthier
mars 19, 2026 AT 00:29J’ai passé les dix dernières années à travailler avec des patients âgés en soins à domicile, et je peux vous dire que la confusion autour des étiquettes est l’une des causes majeures de l’isolement médical. Beaucoup de personnes ne demandent pas d’aide parce qu’elles ont honte de ne pas comprendre. Elles se sentent bêtes. Elles pensent que c’est leur faute. Et pourtant, c’est le système qui échoue. Les étiquettes ne sont pas conçues pour les humains, mais pour les machines. Il faut repenser l’ensemble du processus : de la prescription à l’emballage, en passant par la formation des pharmaciens. Il faut impliquer les patients dans la conception. Pas comme des bénéficiaires passifs, mais comme des co-concepteurs. C’est la seule façon de créer quelque chose qui fonctionne vraiment.
Ludovic Briday
mars 19, 2026 AT 18:04Je suis pharmacien depuis 25 ans. J’ai vu tout ça. Les logiciels changent. Les systèmes se mettent à jour. Les patients s’habituent à la confusion. Et puis, un jour, quelqu’un me dit : « Je ne comprends plus rien. » Et là, je me dis : on a échoué. Ce n’est pas une question de budget ou de technologie. C’est une question de culture. On a appris à accepter l’irrégularité comme norme. On a cessé de voir l’étiquette comme un lien de confiance. On la voit comme un bout de papier. Et c’est là que le vrai danger commence. Parce qu’une fois qu’on arrête de croire que l’information est fiable, on arrête de la vérifier. Et là, c’est la fin.